糖尿病
糖尿病とはどんな病気か
- 糖尿病とは、膵臓から分泌されるホルモンであるインスリンの分泌やその作用、またその両方が障害されることによって、血液中に含まれるブドウ糖(血糖)が細胞にうまく取り込まれず、糖、脂質、蛋白質を含む全ての代謝系に異常をきたす病気です。
- 慢性的に高血糖が続くと、口渇、多尿、多飲、体重減少、視力低下、過食等の典型的な症状が現れます。有効な治療を行わないと、混迷、昏睡、さらには死に至ることもあります。
- 一方、発症初期の場合は、自覚症状がほとんどないことも稀ではありません。そのため、健診等で血糖がやや高めと指摘されてもなにもせず放置し、そのうち糖尿病性合併症(細小血管障害;糖尿病網膜症、糖尿病腎症、糖尿病神経障害、大血管障害;狭心症、心筋梗塞、脳卒中など)で気づくというケースもよく見受けられます。
- 妊娠中に起こる一過性の耐糖能異常、妊娠糖尿病では、将来、糖尿病を発症する可能性があるので注意が必要です。
糖尿病の病型
- 糖尿病は成因によって「1型糖尿病」と「2型糖尿病」の2つに大きく分類されています。このほかに、発症の原因となっている異常が比較的特定できる「その他の糖尿病」と「妊娠糖尿病」があります。
1型糖尿病
- インスリンを産生する膵臓の細胞(膵β細胞)が破壊されることによっておこる糖尿病で、生命の維持にインスリン治療が必須です。日本における有病者数は10~14万人と推定されています。発症は小児から思春期にかけて多く、成人になると漸減します。日本では女児に発症が多いことが特徴です。発症様式は様々で、のどが渇く、頻尿、急激な体重減少などの症状を伴って急激に発症する急性発症型、比較的ゆっくり発症して進行する緩徐進行型、そして膵炎などを伴って発症する劇症の3型があります。
- 発症の原因は、自らの細胞が攻撃される「自己免疫」が考えられています。iPS細胞を用いた治療、ワクチンによる発症予防など、最新の医学の知識を使った1型糖尿病対策が世界中で行われています。
2型糖尿病
- 厚生労働省は、平成29年度のわが国の糖尿病人口は1千万人、糖尿病予備群も1千万人、あわせて2千万人と報告しています。糖尿病は典型的な生活習慣病で、その発症リスクは、年齢、肥満、運動不足とともに高まります。また、家族内集積が強いので、家系に糖尿病の方がいる場合は特にご注意ください。
- 1型糖尿病と比べると病状の進行は緩やかで、自覚症状が現れにくいことが特徴です。その結果、高血糖の時によく見られる症状(口渇、多飲・多尿、体重減少等)などに気付いた頃には、すでに重症化しているということもあります。健診などで糖尿病の「気(け)がある」と指摘され、同時に、肥満、高血圧や高コレステロール血症がある場合には、すでに動脈硬化が進行している場合が少なくありません。早期発見・早期治療が大切です。
糖尿病による合併症
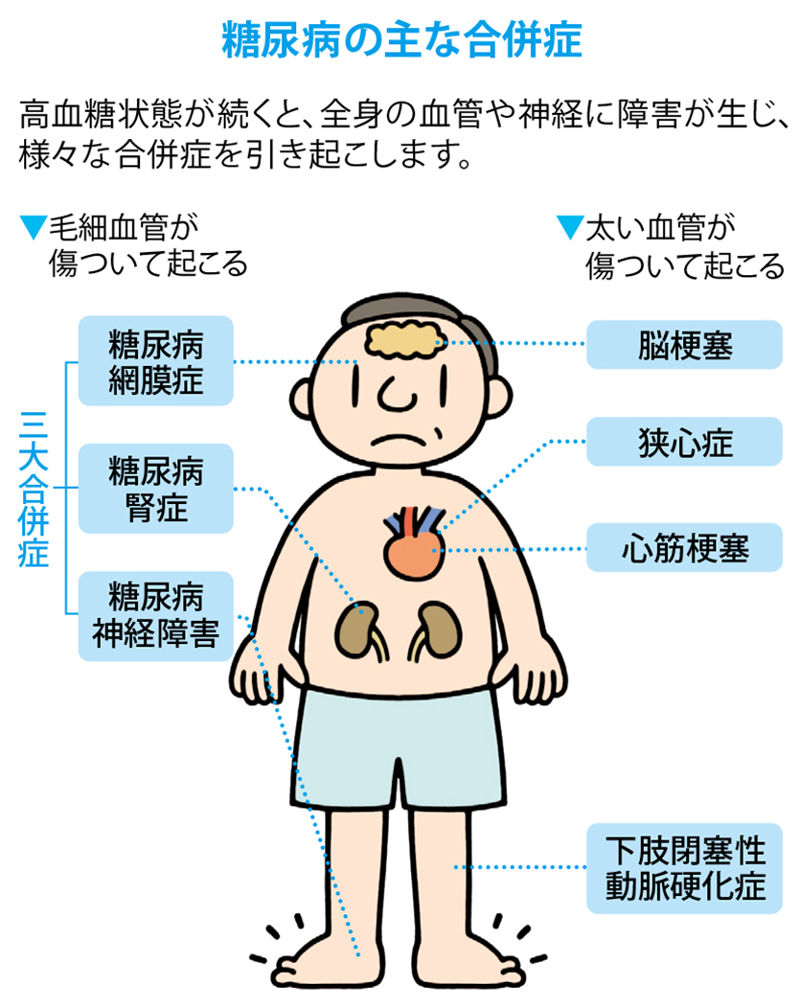
- 高血糖値が長く続くと、眼の網膜や腎臓の細い血管では、糖尿病特有の合併症が、太い血管では動脈硬化がおこりやすくなります。
- 動脈硬化は、高血糖のほか、高血圧・脂質異常症・肥満(特に内臓肥満)といった危険因子が重複すると発症のリスクが高まり、虚血性心疾患(狭心症や心筋梗塞など)、脳血管障害、閉塞性動脈硬化症(ASO)などの大血管障害のリスクも高まります。
細い血管の合併症
(細小血管症)
糖尿病網膜症
- 糖尿病と診断されたあと適切な治療を行って、HbA1c7%未満が維持されないと発症します。高血糖の持続により、目の底のカメラのフィルムにあたる部分である網膜の上に走行している毛細血管に瘤ができる(毛細血管瘤)、血管が詰まって出血する(網膜出血)、眼球全体に出血する(硝子体出血)、網膜剥離を起こすという状態になります。糖尿病の罹病歴10年前後で、およそ40%の方が、糖尿病網膜症を合併しています。
- 発症初期では自覚症状は現れず、硝子体出血や牽引性の網膜剥離といった状態になって、初めて気づくということが少なくありません。レーザーによる光凝固療法や硝子体手術の進歩により失明する方の頻度は少なくなりましたが、今でも、失明の原因の上位に糖尿病網膜症がリストアップされています。
- 糖尿病と診断された時点で眼科を受診し、その後も定期的に通院するようにしてください。糖尿病による白内障や緑内障にもご留意ください。
糖尿病腎症
- 高血糖状態が続くことで、血液を濾過して尿をつくる腎臓の糸球体にある毛細血管が障害を受けるようになり、やがて濾過する機能が低下して、老廃物だけでなく蛋白質も尿中に排泄されてしまいます。これが糖尿病腎症です。
- 発症初期には、自覚症状はありません。まず最初に微量アルプミン尿が認められ、進行するとたんぱく尿や浮腫も現れるようになります。適切な治療を行わないとやがて腎不全となり、最終的には尿量が著しく低下し、透析療法が必要となります。
- 糖尿病腎症の病期は尿中への微量アルブミン排泄量から1期~5期までに分類します。腎臓の機能を測る指標は、糸球体濾過量(eGFR)で、G1~G5に分類されます。この2つの指標をチェックしながら治療を進めます。
- 現在、人工透析を行っている方の中で、原因疾患の1位にリストされているのが糖尿病腎症です。なるべく早く適切な治療をはじめて、もとの腎臓にもどすことが大切です。
糖尿病神経障害
- 糖尿病による高血糖の持続と血行障害によって、足や手の末梢神経が障害されるようになるのが糖尿病神経障害です。初期から足先にしびれなどの知覚異常が出現しますが、多くの場合軽視されるようです。症状が進行すると、やけどや外傷があっても痛みなどを感じないなどの感覚麻痺が現れ、血管障害や感染症などが加わると皮膚潰瘍や壊疽をきたすことがあります。このほかにも起立性低血圧、消化器症状(下痢・便秘)、排尿障害、発汗異常、ED(勃起不全)など多様な症状が現れます。
- 糖尿病神経障害が疑われる場合、問診だけでなくアキレス腱反射や振動覚を検査して診断します。
太い血管の合併症
(動脈硬化)
動脈硬化
- 文字通り動脈(心臓から体の各部分へと血液を運ぶ血管)が硬くなってしまうことを言います。動脈は硬直化するとしなやかさを失い、血液を送り出すのが困難になっていきます。そのことが心臓に負担をかける原因となって、高血圧や脂質異常症といった生活習慣病を招き、さらに動脈硬化が進行、やがて合併症として脳梗塞や心筋梗塞を発症するようになるのです。
狭心症
- 心臓が活動するのに必要な血液が十分に届かないことで起きる疾患が狭心症です。発症原因の大半は動脈硬化と言われていますが、これを招くのが糖尿病や高血圧、脂質異常症などの生活習慣病がきっかけとなることが多いと言われています。
- 生活習慣病は、自覚症状が現れにくいので病状を進行させやすく、やがて動脈硬化を招き、さらに放置が続くことで、心筋梗塞、脳卒中といった生命の危険にも関わる病気を発症して、初めて病気に気づくというケースも少なくありません。
- したがって動脈硬化や狭心症には、これと確定できる症状はありませんが、坂道や階段を上がると胸が苦しくなる、胸痛がよく見受けられる、肩や顎に痛みを感じるという症状がみられたら狭心症が疑われますので、一度ご受診ください。
冠動脈疾患
- 心臓に血液を供給する働きのある冠動脈が、何かしらの原因で硬化・狭窄、そしてそこに血栓が詰まることで血管が完全に塞がれてしまった状態を心筋梗塞と言います。
- 冠動脈疾患は、血管が詰まったことで血液(血液中の酸素)が供給されなくなった部位が損傷を受けることで発症します。原因に関しては、狭心症と同じく生活習慣病による動脈硬化が引き金となることが大半です。
- 主な症状は、痛みが突然にして胸や背中に現れる、吐き気、息苦しい、冷や汗などで、意識が消失することがあります。また心筋梗塞を発症した際にみられる特徴のひとつで、胸が強く締めつけられる激痛は、糖尿病の合併症である糖尿病性神経障害の患者様では、そのような痛みが感じられません(無痛性心筋梗塞)。
その他の合併症
- そのほかの糖尿病として、糖尿病足病変、骨の病気、手の病気、歯周病、認知症などが新たな糖尿病合併症として認識されています。また糖尿病があると、癌のリスクが1.3倍高くなるというデータが報告されています。
歯周病と糖尿病について
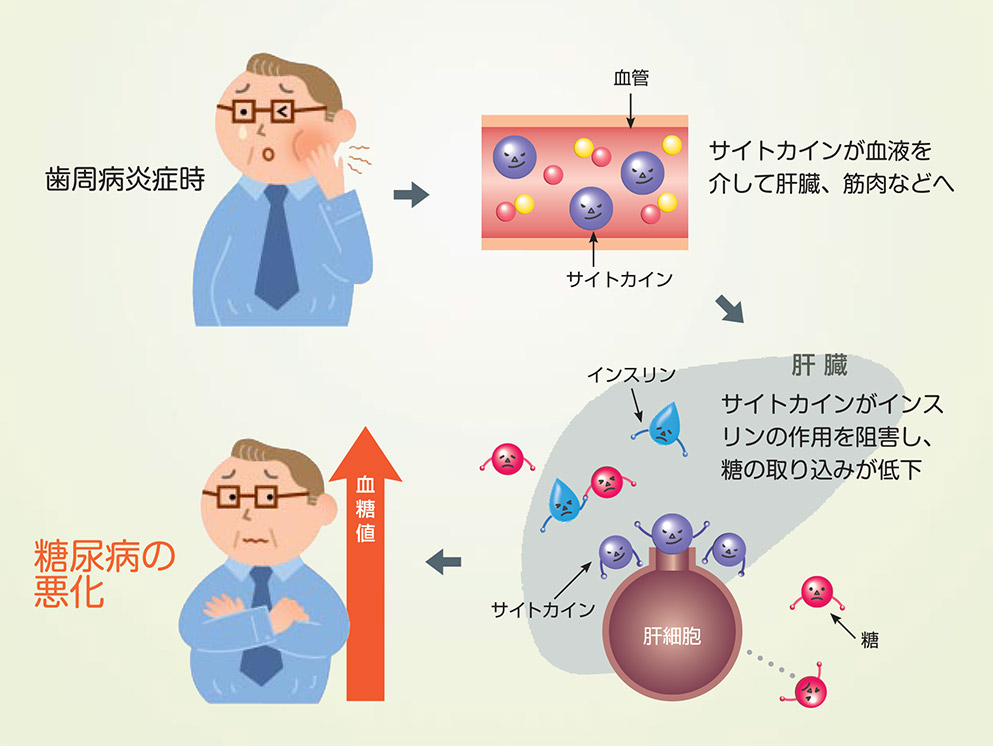
- 歯周病は病原細菌の感染による慢性炎症性疾患です。高血糖は歯周病を悪化させ、重い歯周病があると糖尿病も悪化します。歯周病治療を行っている歯科医と連携していくことが大切です。
- 歯周病の炎症時に歯周組織で増加したある特定のサイトカインが、血液を介して肝臓、筋肉、脂肪組織に運ばれ、インスリンの作用を邪魔して細胞内へのブドウ糖の取り込みを阻害し、血糖値を上昇させると考えられています。
- かかりつけ歯科医院をお持ちでない場合は紹介させていただきます。
大手町プレイス歯科
血糖検査
- 臨床症状や各種健康診断の結果から糖尿病が疑われる場合は、診断のための血液検査を行います。血糖検査には、朝まで10時間以上絶食した状態で採血を行い測定する空腹時血糖値、食事とは関係なく採血し、血糖値を測定する随時血糖値、朝まで10時間以上絶食した後、早朝に空腹のまま採血し、次にブドウ糖75gを溶かした水を飲み、その後30分、1時間、2時間後に採血をして血糖値を測定する75gOGTT2時間値があります。
糖尿病の診断
- 空腹時血糖値が≧126mg/dl、随時血糖値≧200mg/dl、75gOGTT2時間値≧200mg/dl、を糖尿型と判定します。そして、過去1~2ヵ月における血糖の平均的な状態を現すHbA1c(ヘモグロビン・エーワンシー)の値も測定します。HbA1cは赤血球の中にあり、血糖値が高ければ高いほどこの値も高くなり、6.5%以上の数値が出た場合は、糖尿病型と判断します。
- 血糖値が正常型と判断される値は、空腹時が110mg/dl未満、75gOGTT2時間値が140mg/dl未満です。
治療目標とコントロール指標
血糖コントロール目標値
| コントロール目標 | |||
| 目標 | 血糖正常化を 目指す際の目標 | 合併症予防 のための目標 | 治療強化が 困難な際の目標 |
|---|---|---|---|
| HbA1c (%) | 6.0未満 | 7.0未満 | 8.0未満 |
その他のコントロール指標
- 標準体重の維持
- BML 22前後
- 血圧
- 130/80mmHg未満(家庭血圧で125/75mmHg未満)
- LDLコレステロール
- 120mg/dL未満(冠動脈疾患があるときは100mg/dL未満)
- HDLコレステロール
- 40mg/dL以上
- 中性脂肪(早朝空腹時)
- 150mg/dL未満
- non-HDLコレステロール
- 150mg/dL未満(冠動脈疾患があるときは130mg/dL未満)
Freestyleリブレによる新しい血糖の自己管理
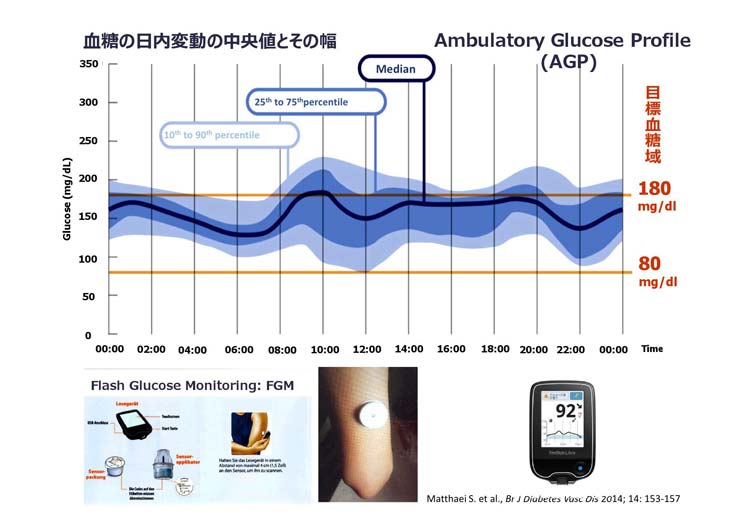
- センサーとリーダーの2つを用いて、連続して24時間、2週間にわたり血糖をモニターできます。
- センサーは使い捨てで、上腕の後ろ側につけ、センサーをリーダーでスキャンすることでグルコース値がいつでも測定できます。グルコース値は毎分測定され、15分ごとに自動的に記録し、データは90日間保存されます。このためグルコース値の変動が起こった際もすぐに振り返ることも可能なので、原因が突き止めやすいという利点があります。
- また、低血糖状態だけではなく、食後高血糖状態も容易に確認でき、どのような食事が高血糖になりやすいか、薬剤やインスリンの投与量が適切か知ることができます。
-
- 診療科目
- 内科・糖尿病内科(指定小児慢性特定疾病医療機関)
-
- 住所
- 〒100-0004 東京都千代田区大手町2丁目3−1
大手町プレイス・ウエストタワー 地下1階
-
- 最寄り駅
-
- 東京メトロ「大手町駅」A5出口直結
- JR「東京駅」丸の内地下通路 徒歩5分
-
- 駐車場
- 大手町プレイスイーストタワーに時間駐車場あり
-
- TEL
- 03-6262-5622
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日・祝 |
|---|---|---|---|---|---|---|---|
| 09:30~13:00 | ● | ● | ● | ● | ● | / | / |
| 14:30~18:00 | ● | ● | ● | ● | ● | / | / |
17:30以降の診察をご希望の方は予めご連絡ください。
診察の内容によってはお受けできない場合がございます。